Стадии пролежней у лежачих больных. Пролежни, места образования, стадии развития Оперативное лечение проводится при пролежнях какой степени
Тема статьи – классификация пролежней, как вовремя распознать различные стадии пролежней, какие существуют виды и степени пролежней. Эта информация поможет своевременно среагировать на опасность и обратиться к специалисту для грамотного решения проблемы.
Родным, ухаживающим за лежачим или сидячим больным, бывает трудно разобраться, о каком поражении идет речь, и какие меры нужно принимать. Ведь пролежнем называется и незначительное повреждение кожи, которое можно устранить правильным уходом, и глубокие язвы на теле, представляющие угрозу для жизни.
Классификация пролежней
Причины и факторы риска образования пролежней
Основная причина образования пролежней – это длительное пребывание человека в неподвижном положении. К ограничению подвижности могут приводить различные ситуации: травмы, заболевания, ограничивающие подвижность, выраженное истощение, психические заболевания, состояние комы и пр. Повреждения кожи, а затем и мягких тканей, в первую очередь, возникают на «выпирающих» участках тела, в которых между костной тканью и кожей имеется очень тонкая прослойка клетчатки (жировой ткани) и мышц.
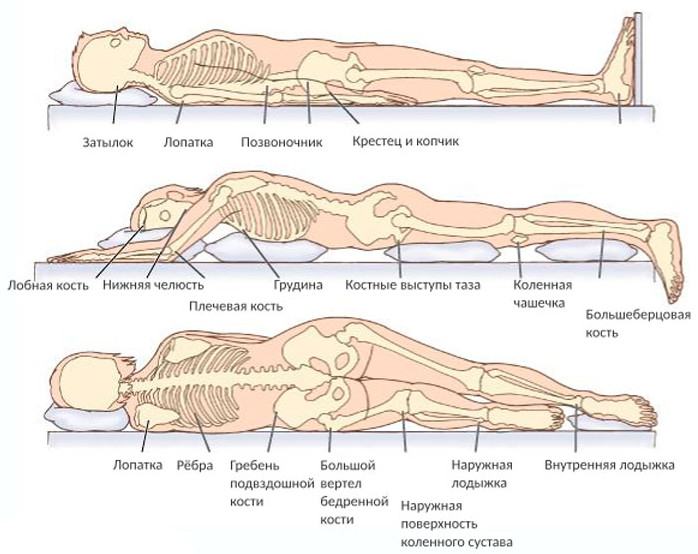
Если больной лежит на спине, пролежни чаще всего образуются в области крестца, копчика, грудного отдела позвоночника, пяток, реже – затылка, лопаток. В положении на животе чаще страдают колени, область подвздошных костей (выпирающие участки тазовой кости), выпирающая поверхность грудной клетки. В положении лежа на боку чаще всего поражаются ткани в области большого вертела бедренной кости и гребня подвздошной кости. У сидячих больных поражения чаще развиваются в области смыкания ягодиц, копчика, на пятках.

 Как возникает пролежень? В участке, который подвергается давлению, происходит нарушение кровообращения, из-за чего клетки начинают страдать от нехватки кислорода и питательных веществ. Также из-за передавливания лимфатических сосудов, отвечающих за выведение продуктов жизнедеятельности клеток, начинают накапливаться шлаки и яды, отравляющие внутреннюю среду клетки.
Как возникает пролежень? В участке, который подвергается давлению, происходит нарушение кровообращения, из-за чего клетки начинают страдать от нехватки кислорода и питательных веществ. Также из-за передавливания лимфатических сосудов, отвечающих за выведение продуктов жизнедеятельности клеток, начинают накапливаться шлаки и яды, отравляющие внутреннюю среду клетки.
Кроме давления, важную роль в развитии повреждений кожи и глубжележащих мягких тканей играют такие факторы, как трение, смещение тканей, влажность – подробнее об этом можно прочитать . Если воздействие факторов, вызывающих весь этот каскад повреждений, не прекращается, клетки начинают гибнуть – развивается некроз (гибель) тканей, распространяющийся на кожу, подкожно-жировую клетчатку и мышцы.
Также риск возникновения пролежней зависит от множества других факторов. Так, в Отраслевом стандарте «Протокол ведения больных. Пролежни », разработанном Министерством здравоохранения РФ, предлагается бальная система (шкала Ватерлоу) по оценке риска развития пролежней в зависимости от возраста, пола, наличия у больного сопутствующих заболеваний и пр. Ниже в таблице представлены некоторые из этих критериев:
|
Критерий |
Показатели |
Степень риска развития пролежней (в баллах) |
|---|---|---|
|
Возраст (лет) |
||
|
Питание (комплекция) |
||
|
Ожирение |
||
|
Истощение |
||
|
Некоторые заболевания и вредные привычки |
Сахарный диабет |
|
|
Болезни сосудов |
||
|
Анемия (малокровие) |
||
|
Инсульт, болезни и травмы головного и спинного мозга, параличи |
||
|
Недержание |
Периодическое отведение мочи через катетер |
|
|
Недержание кала |
||
|
Недержание кала и мочи |
Также есть виды пролежней, которые возникают в результате давления и трения гипсовой повязки (или другого фиксирующего материала), сосудистого или мочевого катетера. Кроме того, одной из важнейших причин развития повреждения кожи и мягких тканей у малоподвижных больных является низкий уровень . Микровибрационный фон организма создается благодаря сокращениям мышечных клеток, которые регистрируются не только во время физической активности, но даже в состоянии покоя и сна. Этот ценный ресурс, столь же важный для поддержания жизни, как воздух, вода, пища и тепло. Он необходим для протекания обменных процессов в клетках, направленного движения веществ по кровеносным и лимфатическим сосудам.
Достаточный уровень микровибрации также нужен для полноценной работы лимфатической системы, от которой зависит состояние , способность организма избавляться от шлаков, ядов (образующихся в результате жизнедеятельности клеток, гибели микробов и пр.), а также . Максимальное насыщение организма энергией микровибрации происходит благодаря физической активности – занятиям спортом, прогулкам, плаванию и пр.
У людей, лишенных в силу каких-либо причин возможности активно двигаться, и, особенно, у больных, прикованных к кровати или инвалидному креслу, развивается выраженный дефицит энергии микровибрации в организме. К каким нарушениям, способствующим развитию пролежней, это приводит?
- Страдает работа кровеносных сосудов, из-за чего нарушается доставка питательных веществ и кислорода в ткани (в том числе в клетки кожи и мышц).
- В клетках происходит нарушение обменных процессов, начинают активно накапливаться яды и шлаки, что ускоряет гибель клеток. Из-за нарушения работы лимфатической системы и других органов (печени, почек), отвечающих за процессы выведения из организма продуктов обмена, что также связано с дефицитом микровибрации, происходит накопление ядов и токсинов. Это приводит к отравлению организма, снижению функции органов и созданию благоприятной среды для развития болезнетворных бактерий.
- Ухудшение работы лимфатической системы приводит к снижению иммунитета, что также повышает риск развития инфекционных осложнений.
Таким образом, дефицит микровибрации ускоряет процесс гибели клеток кожи и мышц у больных, способствует накоплению в организме погибших клеток, шлаков и ядов, повышает риск присоединения инфекции: все это создает условия для развития и прогрессирования пролежней у лежачих пациентов.
Ситуация усугубляется тем, что лишенные возможности двигаться мышечные клетки начинают уменьшаться в размерах (атрофироваться), мышечная масса становится все меньше, что приводит к дальнейшему снижению уровня микровибрации в организме. В этой ситуации существенной поддержкой для организма является – о её роли в лечении и профилактике пролежней будет рассказано далее.
Какие существуют стадии развития пролежней? В отечественной и зарубежной медицине существуют разные классификации, в основе которых лежат различные критерии оценки пролежней – внешние проявления и симптомы, глубина поражения тканей, причина возникновения, наличие осложнений и пр.
В Протоколе ведения больных с пролежнями – ключевом документе, на которые ориентируются все медицинские учреждения РФ, – представлена классификация, описывающая симптомы пролежней в каждой стадии. Данную классификацию иногда называют динамической. Такое определение подразумевает, что динамика процесса, то есть переход от одной фазы к другой, вовсе не является обязательным и непреложным, а зависит от многих причин и, прежде всего, от правильного ухода (особенно, в начальных стадиях). Также важную роль играет своевременная ресурсная поддержка больного – повышение уровня микровибрации в организме пациента.
Согласно Протоколу, выделяют 4 стадии пролежней: ниже предлагается таблица, в которой отражена данная классификация.
|
Стадия развития пролежня |
Признаки и симптомы |
|---|---|
|
Самая ранняя стадия, при которой целостность кожных покровов не нарушена. Как выглядят пролежни в начальной стадии? На коже в месте давления заметен очаг покраснения (гиперемии), который не исчезает после прекращения давления. По мере нарастания кислородного голодания цвет кожи меняется. Как начинают выглядеть пролежни (1 стадия) на фото на данном этапе? Становится заметно, что участок, находящийся под давлением, приобретает синеватый оттенок, становится отечным. Больной отмечает повышение чувствительности в зоне развития пролежня, которое усиливается при надавливании. Постепенно чувствительность снижается и возникает онемение, что связано с пережатием нервных окончаний. |
|
|
Симптомы этой стадии связаны с гибелью (некрозом) клеток кожи и верхних слоев подкожно-жировой клетчатки. Сначала поверхностные слои кожи (эпидермис), а затем и более глубокие (дерма) истончаются, происходит отслойка кожи. Признак второй степени пролежней – образование пузырей на месте давления, шелушение. Также может наблюдаться очаг воспаления в виде возвышения с углублением в центре (начало формирования язвы) |
|
|
Проявления этой стадии обусловлены глубоким некрозом кожи, подкожно-жировой клетчатки с проникновением в мышцы. Пролежень на этом этапе выглядит как рана или язва, может наблюдаться выделение прозрачной или мутной (гнойной) жидкости. |
|
|
Развитие данной стадии связано с гибелью клеток кожи, подкожной клетчатки и мышц. Пролежни 4 стадии выглядят как глубокая рана, на дне которой могут быть видны глубоко лежащие сухожилия, элементы суставов, костная ткань. |
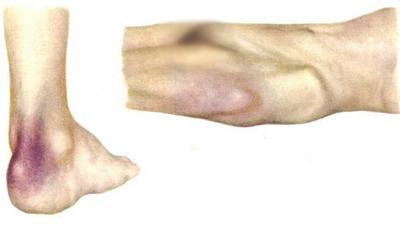 Чтобы лучше понять, как выглядят пролежни, можно посмотреть на фото: начальная стадия характеризуется наличием очага покраснения, кожа не повреждена, по мере нарастания кислородного голодания кожа приобретает синюшный оттенок (развитие цианоза)
Чтобы лучше понять, как выглядят пролежни, можно посмотреть на фото: начальная стадия характеризуется наличием очага покраснения, кожа не повреждена, по мере нарастания кислородного голодания кожа приобретает синюшный оттенок (развитие цианоза)
Как выглядят пролежни (2 стадия) на фотографиях? Здесь мы наблюдаем нарушения целостности кожи – от шелушения до образования поверхностной раны.

В 3 стадии рана становится более глубокой, может быть видна мышечная ткань. Как выглядят пролежни 4 стадии? На фотографиях виды глубокие раны, на дне которых могут быть заметны кости, связки, сухожилия.
Классификация по стадиям пролежневого процесса
Профессор М.Д. Дибиров (кафедра хирургических болезней и клинической ангиологии МГМСУ им. А.И. Евдокимова) также говорит о классификации пролежней, ориентирующейся на стадии пролежневого процесса. Всего выделяют три стадии: для того, чтобы понять, как выглядят в каждой из них пролежни, можно посмотреть фото по стадиям.
I стадия – стадия циркуляторных расстройств (сосудистых нарушений)
Для этой стадии характерны изменения, обусловленные нарушением кровообращения в тканях. Сначала возникает побледнение кожи в месте давления, которое сменяется покраснением, затем кожа приобретает синеватый оттенок. Как выглядят пролежни в начальной стадии? На фото видны участки покраснения без четких границ, целостность кожи не нарушена.
II стадия – стадия некротических изменений и нагноения
На этой стадии происходит гибель клеток (некроз) с поражением кожи и глубжележащих тканей: клетчатки, мышц. На этом этапе может присоединяться инфекция, поражающая как мягкие ткани (кожу, подкожную клетчатку, мышцы), так и костную и суставную ткань.
Пролежень в этой стадии может выглядеть как поверхностная рана или глубокая язва, в одних случаях имеющей сухую поверхность и четкие края, в других – наблюдается гнойное отделяемое и размытые края, что свидетельствует о распространении процесса на окружающие ткани.
III стадия – стадия заживления
На этой стадии в области пролежня преобладают процессы регенерации (восстановления) тканей, рана затягивается – происходит восстановление целостности кожного покрова или формирование рубца.
Классификация пролежней по механизму возникновения
Также в медицинской практике используется классификация, в основе которой лежит разделение пролежней на группы с учетом механизма их возникновения. В данном случае учитывается роль воздействия внешних причин и внутренних нарушений, играющих роль в развитии повреждений, о которых мы говорим.
Выделяют три вида пролежней: экзогенные, эндогенные и смешанные.
- Экзогенные пролежни
– повреждения, возникновение которых связано, прежде всего, с внешними воздействиями (от греч. exo - вне, genes - порождаемый). Прежде всего, речь идет о повреждениях кожи и глубжележащих тканей, развивающихся под влиянием факторов, о которых уже говорилось выше: давление (как ключевой фактор), трение, скольжение, влажность. В свою очередь экзогенные пролежни делятся на наружные и внутренние:
- Наружные экзогенные пролежни – это те самые повреждения, которые развиваются от соприкосновения наиболее выпирающих участков тела (например, крестец, лопатки, пятки в положении «лежа на спине») с твердой поверхностью. К этой же группе относятся повреждения, возникающие в результате давления и трения гипсовых повязок (и других материалов, использующиеся для фиксации при травмах), различных корсетов, неграмотно подобранных протезов и пр.
- Внутренние экзогенные пролежни – участки поврежденной кожи, которые появляются в результате постоянного давления катетеров - трубок, вводящихся в сосуды для облегчения введения препаратов, в мочевыводящий канал или мочевой пузырь для отведения мочи. Как правило, они развиваются у пациентов с нарушениями обмена веществ, истощением, проблемами с кровоснабжением тканей.
- Эндогенные пролежни
(от греч. endo – внутри) связаны, прежде всего, с внутренними нарушениями в организме. Чаще всего такие повреждения встречаются у больных с поражениями головного и/или спинного мозга. Это может быть травма, инсульт (кровоизлияние), опухоль и т.п. Такие заболевания приводят к нарушению нервной регуляции обменных процессов в тканях, нарушению сосудистого тонуса. В результате страдает питание клеток, в том числе мышц и кожи, что и является главной причиной развития повреждений. Подобные пролежни часто называют нейротрофическими язвами (от греч. trophe – питание).
Основная опасность таких поражений заключается в том, что гибель мышечных клеток и развитие язвы в мышечной ткани часто происходит при неповрежденных кожных покровах. Таким образом, вовремя распознать и принять адекватные меры для их лечения бывает сложно – для их диагностики может потребоваться ультразвуковое исследование мягких тканей. Именно поэтому пациенты с заболеваниями и травмами нервной системы нуждаются в постоянном наблюдении врача.
- Смешанные пролежни развиваются, когда в организме имеются и внутренние проблемы (например, истощение, онкологический процесс), в результате которых страдает регуляция питания тканей, обменные процессы, и существуют наружные воздействия – давление, трение и пр.
 От того, с действием каких факторов (внешних или внутренних) связано образование пролежней, зависит тактика их лечения. Так, если ведущую роль играют внешние причины, то решить проблему (особенно на ранних этапах) можно при помощи правильного ухода и грамотно подобранных медикаментов для местного применения.
От того, с действием каких факторов (внешних или внутренних) связано образование пролежней, зависит тактика их лечения. Так, если ведущую роль играют внешние причины, то решить проблему (особенно на ранних этапах) можно при помощи правильного ухода и грамотно подобранных медикаментов для местного применения.
Почему важно понять, под действием каких причин возникают повреждения? Потому что от этого зависит тактика ведения пациентов. Если проблема связана, прежде всего, с болезнями и травмами нервной системы, нарушениями обменных процессов, обусловленными различными болезнями и пр., то первоочередные меры должны быть направлены на улучшение питания тканей, нервной проводимости, нормализацию обмена веществ, восстановление кровоснабжения тканей и пр . Если же ведущую роль играют внешние причины, то решить проблему (особенно на ранних этапах) можно при помощи правильного ухода и грамотно подобранных медикаментов для местного применения.
При этом, когда речь идет о запущенных процессах (это третья и четвертая стадии), то, по какой бы причине не возникли повреждения, чтобы их устранить, в большинстве случаев бывает нужна хирургическая операция. Кроме того, всем больным, страдающим пролежнями, показана виброакустическая терапия , обеспечивающая организм ресурсом . При этом причина возникновения проблемы также не играет роли.
Классификация пролежней по типу некроза (гибели клеток)
Когда в результате воздействия тех или иных причин в месте развития пролежня начинают гибнуть клетки, возникает участок некроза (мертвой ткани). Однако в разных случаях этот процесс развивается по-разному:
- Сухой некроз (мумификация) – это «ссыхание» пораженных тканей. Очаг поражения имеет четкие границы, выделений из раны нет: инфицирование происходит очень редко, на начальных этапах, когда в тканях остается некоторое количество жидкости. Пациент может отмечать болезненность в пораженной зоне, однако общее состояние чаще всего не страдает.
- Влажный некроз
(пролежневая гангрена) часто развивается у ослабленных больных с поражениями нервной системы, обменными и сосудистыми нарушениями. При этом омертвение ткани происходит на больших участках, часто происходит инфицирование участка повреждения. Рана отечна, в ней обнаруживаются гнойные выделения, имеющие неприятный запах.
Как правило, развитие пролежневой гангрены сопровождается резким ухудшением общего состояния пациента: повышением температуры, может наблюдаться бред, потеря сознания, сердцебиение, рвота (как следствие отравления организма продуктами распада микробов). При отсутствии адекватных мер (назначение антибиотиков, хирургическое лечение) высока вероятность развития сепсиса – заражения крови, нередко приводящего к гибели больного.
Классификация пролежней по размерам (диаметру поражения)
- Небольшой пролежень: диаметр составляет менее 5 см.
- Средний пролежень: диаметр составляет 5-10 см.
- Большой пролежень: диаметр составляет до 10 до 15 см.
- Гигантский пролежень: диаметр превышает 15 см.
Необходимо отметить, что большой диаметр пролежня не всегда обозначает наличие тяжелого процесса : обширные поражения иногда могут носить поверхностный характер, протекают без инфекционных осложнений и достаточно хорошо поддаются лечению без хирургического вмешательства. Конечно, такая картина чаще встречается, когда наблюдаются не запущенные пролежни, а начальная стадия процесса.
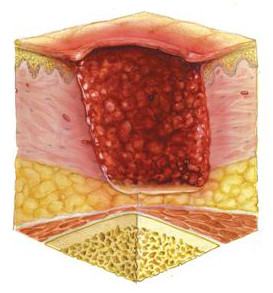 В то же время язва, имеющая относительно небольшой диаметр, может быть достаточно глубокой, доходить до мышечного слоя и служить входными воротами для присоединения инфекции. Подобная картина нередко наблюдается у пациентов с поражением нервной системы и сосудов.
В то же время язва, имеющая относительно небольшой диаметр, может быть достаточно глубокой, доходить до мышечного слоя и служить входными воротами для присоединения инфекции. Подобная картина нередко наблюдается у пациентов с поражением нервной системы и сосудов.
При этом нередко может наблюдаться, так называемая, свищевая форма пролежня - входное отверстие (язва) в области кожных покровов имеет минимальный диаметр (менее 1 см.), оно представляет собой канал, который ведет в расположенную под ним глубокую полость с гнойным содержимым. Причем в воспалительный процесс могут вовлекаться не только мышцы, но и костная ткань с развитием остеомиелита.
Классификация осложнений пролежней
Пролежни у больных часто осложняются присоединением инфекционного процесса, особенно когда речь идет о 3-4 стадии (наличие глубокой язвы с поражением мышечной ткани). Если больной находится в стационаре, высока вероятность развития воспаления, вызванного внутрибольничной инфекцией, то есть возбудителями, проявляющими устойчивость к действию многих антибиотиков. При постановке диагноза в случае осложненных пролежней помимо стадии процесса указывается вид осложнения.
В зависимости от того, какие ткани вовлечены в воспалительный процесс, различают следующие виды инфекционных осложнений пролежней:
- Флегмона – воспаление подкожно-жировой клетчатки, соединительной ткани, не имеющее четких границ. Чаще всего вызывается стафилококком.
- Абсцесс - очаг гнойного расплавления мягких тканей (клетчатки, соединительной ткани, мышц) с формированием гнойной полости, имеющий четкие границы.
- Остеомиелит – расплавление костной ткани. Чаще возникает в таких областях, как копчик, крестец, затылок, пяточные кости.
- Гнойный артрит – воспаление в области суставов.
- Гнойное расплавление стенки сосудов – может приводить как кровотечению, так и к попаданию гнойного содержимого в кровеносное русло.
- Сепсис – распространение инфекции по организму, при этом может происходить формирование гнойных очагов в различных органах (сердце, почки, легкие, суставы и пр.) с развитием в них воспалительных процессов. Поступление в кровь большого количества токсических (вредных) веществ, связанных с массовой гибелью и распадом клеток, живых и погибших микробов и продуктов их жизнедеятельности может очень быстро стать причиной гибели больного.
Также возможно развитие такого осложнения, как рожистое воспаление , связанное с проникновением в пролежневую рану стрептококков. В некоторых случаях, при наличии длительно незаживающих язв, особенно у пациентов с заболеваниями нервной системы и обменными нарушениями, возможно злокачественное перерождение (малигнизация) и развитие рака кожи на месте пролежня (Ш.М. Чынгышпаев, 2013).
 Далеко не всегда пролежни развиваются у пациентов, находящихся в больнице. Нередко уходом за пациентом, имеющим ограничения подвижности, занимаются родственники в домашних условиях. Что же делать при обнаружении повреждений, о которых мы говорим в данной статье?
Далеко не всегда пролежни развиваются у пациентов, находящихся в больнице. Нередко уходом за пациентом, имеющим ограничения подвижности, занимаются родственники в домашних условиях. Что же делать при обнаружении повреждений, о которых мы говорим в данной статье?
Прежде всего, необходимо вызвать врача, который сможет грамотно оценить состояние кожных покровов и мягких тканей в месте развития поражения и, при необходимости, принять решение о направлении пациента в стационар.
Но в этом не всегда есть необходимость. Например, с пролежнями, при которых не наблюдается глубокое повреждение тканей (как правило, речь идет о первой и второй стадии) и нет признаков инфекционного процесса, можно справиться дома. При этом важнейшую роль играет организация правильного ухода за пациентом, рациональная диета и питьевой режим, формирование благоприятного микроклимата в помещении, где находится больной, применение местных медикаментов и пр. Подробнее об этом можно прочитать в статье «Чем лечить в домашних условиях пролежни у лежачих больных? ».
Эффективным средством лечения и профилактики пролежней является . Применение у людей, ограниченных в движении, способствует повышению уровня в организме и решить следующие задачи:
- Активизация обменных процессов во всех органах и тканях, в том числе в коже и мышцах.
- Улучшение кровоснабжения всех тканей организма.
- Стимуляция процесса выведения (утилизации) погибших клеток, шлаков и ядов благодаря улучшению работы лимфатической системы и других органов, ответственных за очищение организма (почек, печени)
- Укрепление иммунной системы, благодаря чему существенно снижается риск развития инфекционных осложнений.
Список использованной литературы:
- Басков А.В. Хирургическое лечение пролежней у больных со спинномозговой травмой / Вопросы нейрохирургии – 2000 г. – № 1
- Воробьев А.А. Лечение пролежней у спинальных больных / Бюллетень Волгоградского научного центра РАМН – 2007 г. – № 2
- Гаркави А. В. Комплексное лечение пролежней у спинальных больных. Диссертация кандидата медицинских наук / Москва, 1991 г.
- Дибиров М.Д. Пролежни. Профилактика и лечение / Медицинский совет, №5-6, 2013 г.
- Зилович А. А. Хирургическое лечение пролежней, трофических язв и остеомиелита у больных с повреждениями позвоночника и спинного мозга. Диссертация кандидата медицинских наук / Донецк, 1986 г.
- Климиашвили А.Д. Профилактика и лечение пролежней / Русский медицинский журнал – 2004 г. – Т. 12, № 12.
- Коган О. Г. Классификация и комбинированное консервативно-хирургическое лечение пролежней и бурситов при поражениях спинного мозга. Методические рекомендации для врачей / Новокузнецк, 1976 г.
- / «Врач» №7 / 2014 г.
- Мусалатов Х.А. Лечение пролежней у больных с повреждением позвоночника и спинного мозга / Медицинская помощь – 2002 г. – № 3.
- Протокол ведения больных. Пролежни /Приложение к приказу Минздрава России от 17.04.02. №123.
- Федоров В.А., Ковеленов А.Ю., Логинов Г.Н. и др. / СПб: СпецЛит, 2012 г.
Вы можете задавать вопросы (ниже) по теме статьи и мы постараемся на них квалифицированно ответить!
На чтение 6 мин. Просмотров 7.6k. Опубликовано 05.04.2018
Пролежни — распространенная проблема, связанная с омертвлением тканей, в результате длительного сдавливания определенных частей тела. Возникают они у людей, которые в связи с болезнью ограничены в движении.
При неправильном уходе пролежни могут глубоко поражать мягкие ткани, что приводит к образованию глубоких ран. Наиболее часто такая проблема возникает у пожилых людей, так как кровообращение в таком возрасте ухудшается, поэтому тканям сложнее восстанавливаться.
Причины возникновения пролежней
Главным фактором является давление твердой поверхности на выпирающие участки тела. Чаще всего поражаются такие области:
- крестец;
- грудной отдел;
- лопатки;
- затылок.
Уязвимость этих зон связана с тем, что там имеется слабая прослойка мышц и жировой ткани между костью и кожей.
Отметим! При положении на боку, основная часть массы давит на область бедренной и подвздошной кости. Частое положение на животе опасно для грудной области. Сидячие пациенты подвержены образованию пролежней в области седалищных бугров, крестца, стоп, пяток, лопаток и пальцев.
Ещё одной причиной появления пролежней является трение и скольжение. Оно возникает при взаимодействии кожи с простыней, когда больной меняет положение сам, либо его переворачивают, либо пересаживают.
Основную группу риска возникновения недуга включают люди, ограниченность движения которых связана с:
- операциями;
- заболевания и травмы, требующие постельного режима, либо нахождение в инвалидном кресте;
- параличи;
- кома.
К другим факторам относят:
- нарушение чувствительности, связанное с неврологическими заболеваниями. При этом пациент не чувствует дискомфорта и сдавливания мягких тканей;
- пожилой возраст. Чем старше человек, тем тоньше становится кожа, теряем эластичность и способность к быстрому заживлению;
- плохое питание и недостаточное употребление жидкости;
- мышечная атрофия и низкий вес. Жировая ткань вместе с мышцами создает прослойку, которая в норме защищает костные выступы и кожу;
- повышенная влажность на коже, либо её сухость;
- недержание мочи или кала. У пациентов с такой проблемой, кожа часто пребывает в мокром состоянии, отсюда возникает среда для размножения бактерий;
- мышечные спазмы. Они приводят к непроизвольным движениям, кожа страдает от трения о постель или одежду;
- вредные привычки. Курение приводит к сужению кровеносных сосудов, отсюда появляется нехватка кислорода.
Все это приводит к замедленным процессам заживления ран.
Стадии и фото пролежней у лежачих больных
Выделяют четыре стадии развития пролежней.
1 стадия — начальная
Образуется в результате нарушения кровообращения в коже. Существенных внешних признаков нет, так как гибель клеток ещё не происходит.
Сначала пораженный участок бледнеет, затем появляется краснота, которая перерастает в отек голубоватого или синеватого оттенка.
2 стадия
Характеризуется образованием первых признаков гибели клеток. Процесс проходит на поверхности кожи, без затрагивания мышечной ткани.
На этой стадии возможно появление пузырьков с жидкостью и шелушение.
3 стадия
Развитие некроза опускается до глубины дермы и задевает подкожную жировую клетчатку.
На участках истонченной кожи продолжают образовываться более глубокие пузырьки. При неправильном лечении возможно попадание инфекции и формирование гнойных очагов.
4 стадия
Самая тяжелая и запущенная стадия. Поражаются все слои ткани, вплоть до костей. На этой стадии пролежень выглядит как глубокая рана, сквозь которую можно увидеть сухожилия и костную ткань.
В случае попадания инфекции могут поражаться кости и суставы.
Осложнения пролежней
Неправильный уход и несвоевременное лечение пролежней у больных может приводить к серьезным последствиям.
Таким как:
- нарушение кровообращения;
- образование гангрены;
- сепсис;
- раковые заболевания;
Отметим! Конечно, такие случаи встречаются крайне редко. Но необходимо помнить, что риск все же есть, поэтому следует прикладывать максимальные усилия, дабы перебороть пролежни на ранних стадиях развития.
Лечение пролежней
Лечение назначается в зависимости от степени поражения тела. Обработку пролежней 1 и 2 стадий возможно производить дома. Более сложные случаи с глубокими и гнойными поражениями требуют оперативного вмешательства.
На 1 стадии пролежней необходимо:
- каждые пару часов проводить очищение камфорным спиртом;
- обрабатывать несколько раз в день кожу маслом облепихи;
- поддерживать больное место в чистоте и сухосте
Важно не массажировать больные места, даже при обработке не рекомендуется применять какую-либо силу. Кожа в таких местах очень тонкая и её легко травмировать, что может привести к инфекциям.
2 стадия. На этой стадии одни лишь спирт и масло не помогут. Необходимо добавлять специальные лекарственные препараты.
- несколько раз в день обрабатывать рану хлоргексидином, он оказывает антисептическое действие;
- после обработки сразу же наносить специальную мазь;
- накладывать на больные места гидрогелевые повязки;
- использовать специальные аппликации, которые способствуют быстрому заживлению ран. Гидрогелевые повязки и аппликации являются дорогостоящими продуктами, но их применение значительно ускоряет процесс выздоровления.
3 и 4 стадия. На этих стадиях, как правило, появляются значительные раны, которые требуют хирургического вмешательства.
Таким образом проводится:
- очищение раны и участка тела;
- наложение повязок с заживляющим эффектом;
- при наличии в ране большого количества гноя, используют особый вид повязок, типа Биатен. После того, как рана подсушилась, на неё можно наносить специальные лекарственные препараты.
Лечение в домашних условиях
Следует помнить, что лечить пролежни дома необходимо с особой осторожностью. На 1 и 2 стадии допускается обработка ран при помощи каланхоэ. Лист разрезается и привязывается к ране. Сок этого растения выводит из раны вредные жидкости, подсушивает её и ускоряет процесс заживления. Также хорошим помощником станет сок столетника. Компрессы из него прикладывают к пролежням на 20-25 минут.
Примечание! качестве профилактики применяют и картофельный крахмал. Он убирает излишки влаги с поверхности. Специалисты рекомендуют обрабатывать пораженные участки облепиховым маслом, так как среди всех перечисленных препаратов оно обладает лучшим эффектом.
Меры профилактики
При уходе за лежачими больными, проверка состояния кожи является обязательной процедурой.
Особое внимание следует уделять местам, которые подвержены образованию пролежней:
- для предотвращения образования ран, необходимо каждые 2-3 часа менять положение больного, при этом важно проводить это с особой осторожностью, дабы избегать лишнего трения и растяжения кожи;
- постельное белье и одежду выбирать из натуральных тканей, желательно чтобы на ней не было пуговиц и других элементов, способных создать риск повреждения кожи;
- поддерживание в комнате с больным оптимальной температуры. Она должна быть не низкая, и не высокая;
- постель должна быть чистой и сухой. Если необходимо, использовать пеленки, либо памперсы.
Важно помнить: что предотвратить болезнь легче, чем потом бороться с её осложнениями. Поэтому, при уходе за лежачими больными необходимо обращать внимание на создание комфортных условий для их жизни, соблюдать правила гигиены, дабы потом не страдать от осложнений.
В возникновении и развитии Пролежни основную роль играют два фактора- глубокие трофические расстройства в организме и длительное сдавление мягких тканей. В зависимости от преобладания одного из этих факторов Пролежни делят на экзогенные и эндогенные.
В возникновении экзогенных Пролежни основную роль играет фактор длительного и интенсивного сдавливания мягких тканей. Фактор ослабления организма при этом виде Пролежни лишь создаёт условия, при которых Пролежни развиваются быстрее и распространяются шире и глубже, чем у здоровых лиц. Экзогенные Пролежни бывают наружные и внутренние. Наружные экзогенные Пролежни возникают при сдавливании мягких тканей (особенно если они не содержат мышц, например, в области лодыжек, бугра пяточной кости, мыщелков и вертелов бедра, локтевого отростка и тому подобное) между костью (обычно костным выступом) и каким-либо внешним предметом (поверхность матраца, повязка, шина и другие). В подавляющем большинстве случаев такие Пролежни встречаются у оперированных больных, находящихся длительно в вынужденном положении, а также у травматологические больных с неправильно наложенной гипсовой повязкой или шиной, неточно подогнанным протезом, корсетом, лечебный ортопедическим аппаратом. Внутренние экзогенные Пролежни возникают в стенках раны, слизистой оболочке органа, стенке сосуда в результате длительного пребывания в глубине раны или соответствующем органе жёстких дренажных трубок, плотного тампона, трахеостомической трубки, зубного протеза, катетера.
В возникновении эндогенных II. главную роль играет фактор ослабления организма, глубокого нарушения основных его жизненных функций и трофики тканей. Детализируя этиологию эндогенных Пролежни, их делят на смешанные и нейротрофические. Эндогенные смешанные Пролежни возникают у истощённых тяжелобольных с глубокими циркуляторными нарушениями, нередко страдающих сахарным диабетом, вынужденных в течение длительного времени лежать в постели неподвижно, не имея сил самостоятельно изменить положение тела или отдельных его частей (ног, рук). В этом случае даже небольшое давление на ограниченном участке приводит к ишемии кожи и подлежащих тканей (смотри полный свод знаний: Ишемия) и образованию Пролежни. Пролежни возникают: при положении больного на спине - в области бугров пяточных костей, крестца и копчика, лопаток, на задней поверхности локтевых суставов, реже над остистыми отростками грудных позвонков и в области наружного затылочного выступа; при положении на животе - на передней поверхности голеней, особенно над передними краями большеберцовых костей, в области надколенников и верхних передних подвздошных остей, а также у края рёберных дуг (рисунок); при положении на боку- в области латеральной лодыжки, мыщелка и большого вертела бедренной кости, на внутренней поверхности нижних конечностей в местах тесного прилегания их друг к другу; при вынужденном сидячем положении - в области седалищных бугров.
Эндогенные нейротрофические Пролежни возникают у больных с органическими нарушениями нервной системы (перерыв и контузия спинного мозга, кровоизлияние в мозг, размягчение и опухоли головного мозга, повреждение крупных нервных стволов, например, седалищного нерва, и другие). Основную роль в возникновении этого вида Пролежни играют резкие нейротрофические расстройства (смотри полный свод знаний: Трофика), настолько нарушающие обменные процессы и микроциркуляцию в тканях, что для возникновения Пролежни оказывается достаточным давления простыни, одеяла или даже веса собственной кожи, расположенной над костными выступами. Так образуются эндогенные Пролежни над верхними передними подвздошными остями у больных с повреждением спинного мозга, лежащих на спине.
В развитии некробиотических процессов при Пролежни различают три стадии. I стадия (циркуляторных расстройств) характеризуется побледнением соответствующего участка кожи, которое быстро сменяется венозной гиперемией, затем синюшностью без чётких границ; ткани приобретают отёчный вид, на ощупь холодные. В этой стадии при экзогенном Пролежни процесс обратим: устранение сдавливания тканей приводит обычно к нормализации местного кровообращения.
При пролежне эндогенного происхождения (и при продолжающемся давлении на ткани при экзогенном Пролежни) в конце I стадии на коже появляются пузырьки, которые, сливаясь, обусловливают отслойку эпидермиса с образованием экскориаций (цветной рисунок 1, а, б).
 |
 |  |
Рис |
||
 |
 |  |
Рис. 1. Пролежни I стадии на ягодицах и на пятке левой ноги: а - общий вид; б - те же пролежни на ягодицах показаны крупным планом; отёк, гиперемия тканей и экскориация эпидермиса. |
||
II стадия (некротических изменений и нагноения) характеризуется развитием некротического процесса (смотри полный свод знаний: Некроз). Помимо кожи, некрозу могут подвергаться подкожная клетчатка, фасция, сухожилия и другие (цветной рисунок 2, а, б). При экзогенном Пролежни чаще наблюдается образование сухого некроза, отторжение которого протекает с участием сапрофитной инфекции (смотри полный свод знаний: Раневые инфекции); при эндогенном Пролежни обычно присоединяется воспалительный процесс, вызванный патогенной микрофлорой, и развивается влажная гангрена (смотри полный свод знаний) с явлениями интенсивного нагноения (смотри полный свод знаний: Гнойная инфекция).
III стадия (заживления) характеризуется преобладанием репаративных процессов, развитием грануляций (смотри полный свод знаний: Грануляционная ткань), рубцеванием (смотри полный свод знаний: Рубец) и частичной или полной эпителизацией дефекта (цветной рисунок 3, а, б).
Клиническая картина может быть различной в зависимости от этиологии Пролежни, состояния больного, наличия патогенной микрофлоры, характера некроза и другие
В I стадии больные редко жалуются на сильные боли, чаще они отмечают слабую локальную болезненность, чувство онемения. У больных с повреждением спинного мозга эритема может возникнуть через несколько часов, а через 20-24 часа в области крестца уже появляются небольшие участки некроза (смотри полный свод знаний: Крестцовая область). При эндогенных смешанных Пролежни переход патологический процесса во II стадию происходит значительно медленнее.
В тех случаях, когда Пролежни развивается по типу сухого некроза, общее состояние больного заметно не отягощается, явления интоксикации не возникают. Мумификации (смотри полный свод знаний) подвергается строго ограниченный участок кожи и подлежащих тканей, нет тенденции к расширению некроза по площади и в глубину. По прошествии нескольких недель мумифицированные ткани начинают постепенно отторгаться, рана зарубцовывается. Подобное клинические, течение Пролежни является наиболее благоприятным для больного.
При развитии Пролежни по типу влажного некроза, омертвевшие ткани приобретают отёчный вид, из-под них отделяется зловонная мутная жидкость. В распадающихся тканях начинает бурно размножаться пиогенная или гнилостная микрофлора (смотри полный свод знаний: Гнилостная инфекция) и развивается влажная гангрена, получившая название декубитальной гангрены. Процесс распада и нагноения распространяется по площади и в глубь тканей, быстро достигая костей, которые нередко обнажаются в области Пролежни
Декубитальная гангрена приводит к серьёзному ухудшению общего состояния больного. Клинически это проявляется признаками гнойно-резорбтивной лихорадки (смотри полный свод знаний) - подъёмом температуры до 39-40°, учащением дыхания, тахикардией (смотри полный свод знаний), приглушением сердечных тонов, снижением АД, увеличением печени. В крови обнаруживается лейкоцитоз (смотри полный свод знаний) с нейтрофилезом, ускорение РОЭ, диспротеинемия (смотри полный свод знаний: Протеинемия); отмечается анемия (смотри полный свод знаний), протеинурия (смотри полный свод знаний), гематурия (смотри полный свод знаний), пиурия (смотри полный свод знаний: Лейкоцитурия) и другие
Пролежни могут осложняться флегмоной (смотри полный свод знаний), абсцессом (смотри полный свод знаний), гнойными затёками (смотри полный свод знаний), рожистым воспалением (смотри полный свод знаний: Рожа), гнойными тендовагинитами (смотри полный свод знаний) и артритами (смотри полный свод знаний), газовой флегмоной (смотри полный свод знаний: Анаэробная инфекция), кортикальным остеомиелитом (смотри полный свод знаний) и другие Наиболее типичным осложнением для резко ослабленных больных является сепсис (смотри полный свод знаний).
Необходимыми условиями для успешного лечения пролежней являются исключение непрерывного давления на поражённую область, лечение основного заболевания и обеспечение тщательного ухода за больным (смотри полный свод знаний: Уход).
При экзогенных Пролежни местное лечение следует направить на то, чтобы не допустить перехода сухого некроза во влажный. С этой целью струп и кожу вокруг него смазывают 5 или 10% спиртовым раствором йода либо 1% раствором перманганата калия, 1% раствором бриллиантового зелёного, которые способствуют высушиванию некротизированных тканей. Область Пролежни закрывают сухой асептической повязкой. До отторжения омертвевших тканей мазевые и влажные повязки недопустимы. С целью профилактики инфицирования Пролежни применяют УФ-облучение. После отторжения некротизированных тканей и появления грануляций накладывают мазевые повязки, при показаниях производят кожную пластику (смотри полный свод знаний).
При эндогенных Пролежни основные усилия направляются на лечение заболевания, приведшего больного к тяжёлому состоянию. Для поднятия сил больного широко используют (с учётом показаний) дезинтоксикационные мероприятия (смотри полный свод знаний: Дезинтоксикационная терапия), стимулирующую терапию, переливание крови (смотри полный свод знаний), вливание кровезамещающих жидкостей (смотри полный свод знаний), витаминотерапию (смотри полный свод знаний), лечебный питание (смотри полный свод знаний: Питание лечебное) и другие
Местное лечение направлено на ускорение отторжения некротизированных тканей. Наиболее эффективны в этом отношении протеолитические ферменты (смотри полный свод знаний: Пептид-гидролазы), гипертонические влажно-высыхающие повязки (смотри полный свод знаний).
При гнойных осложнениях или декубитальной гангрене прибегают к оперативному вмешательству - вскрытию флегмоны, гнойных затёков, некрэктомии (смотри полный свод знаний), дренированию ран (смотри полный свод знаний: Дренирование) и другие Эффективны физиотерапевтические процедуры, ускоряющие отторжение некротизированных тканей: при глубоких Пролежни с обильным гнойным отделяемым применяют электрическое поле УВЧ в тепловой дозировке (смотри полный свод знаний: УВЧ-терапия), при поверхностных Пролежни со скудным отделяемым - электрофорез антибиотиков и протеолитических ферментов (смотри полный свод знаний: Электрофорез). После стихания гнойно-воспалительного процесса и завершения некролизиса вместо сухих и влажно-высыхающих гипертонических повязок назначают мазевые повязки с бальзамом Шостаковского, эвкалиптовым маслом и другие Для уменьшения плазмопотери и профилактики вторичной инфекции при смещении повязки рану закрывают коллагеновой плёнкой. Эффективно грязелечение Пролежни, которое способствует отторжению некротизированных тканей и развитию грануляций.
Для стимулирования заживления раны местно применяют электрофорез биостимуляторов (алоэ, стекловидное тело, мёд), УФ-облучение, аэроионизацию, световые ванны, дарсонвализацию и другие виды физиотерапии. При наличии показаний производят дермопластику. На всех этапах лечения осложнённых Пролежни проводят посевы отделяемого для изучения характера и чувствительности выделенной микрофлоры, применяют антибиотики и другие противомикробные препараты (сульфаниламиды, нитрофураны, иммунные препараты и другие)
Прогноз при экзогенных Пролежни благоприятный. По прекращении давления на ткани некробиотический процесс подвергается обратному развитию. Опасны внутренние экзогенные Пролежни, например, стенки крупного кровеносного сосуда, кишки и другие Прогноз при эндогенных Пролежни обычно серьёзный; он зависит в основном от тяжести и характера основного заболевания, послужившего причиной образования Пролежни
Для предупреждения экзогенных пролежней необходимо исключить возможность грубого и длительного давления на одни и те же участки кожи и подлежащих тканей больного неудачно наложенной гипсовой повязкой или лонгетой, транспортной или лечебный шиной, ортопедическим аппаратом, лейкопластырной повязкой и другие При малейшем подозрении на погрешности в технике наложения необходимо сменить их или исправить. Находящиеся в ране дренажные трубки, катетеры и тому подобное периодически меняют или придают им другое положение.
Для профилактики эндогенных Пролежни ослабленного обездвиженного больного укладывают горизонтально на кровать со щитом, чтобы уменьшить давление на крестцово-копчиковую область; обслуживающий персонал обязан поворачивать его 8-10 раз в сутки.
Поворачивание больного облегчается при использовании специальной кровати, в которой больной неподвижно фиксируется к кроватному полотну особыми лямками и может быть повернут вместе с полотном (вокруг продольной оси) на любой бок, живот и спину. Для уменьшения давления на ткани в наиболее уязвимых у данного больного областях используют слабо надутые резиновые круги, а также водяные подушки, поролоновые подкладки и другие Необходимо следить, чтобы простыни не сбивались в складки, а нательное белье было без грубых швов.
Особое внимание уделяют чистоте кожи, так как на загрязнённой коже Пролежни возникают быстрее. Два-три раза в день кожу в наиболее уязвимых областях тела обмывают холодной водой с мылом и протирают салфетками, смоченными камфорным спиртом, водкой, одеколоном, а затем вытирают досуха. При появлении участков покраснения, подозрительных на начинающийся Пролежни, перечисленные мероприятия проводят более интенсивно; назначают физиотерапевтические процедуры (электрическое поле УВЧ, УФ-облучение) и другие
Целям профилактики Пролежни служит также адекватное общее лечение больного, ликвидация тех патологический явлений, которые послужили причиной образования Пролежни
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке:
– это некроз мягких тканей, возникающий вследствие нарушения их питания и длительного давления на определенную область тела. Развитию патологии способствует ограниченная подвижность больного, недостаточный уход, нарушения чувствительности и трофики. Пролежни обычно возникают в местах прилегания костных выступов к коже (крестец, пятки, лопатки). Тактика лечения зависит от глубины и стадии некроза. При поверхностных пролежнях выполняются перевязки, при глубоких поражениях необходимо иссечение омертвевших тканей.
МКБ-10
L89 Декубитальная язва

Общие сведения
– омертвение тканей, возникающее вследствие длительного давления в сочетании с нарушением иннервации и кровообращения на определенном участке тела. Развивается у ослабленных лежачих больных. Кроме того, пролежень может появиться у пациентов с переломами вследствие давления слишком тугой или неровной гипсовой повязки , а также у людей с зубными протезами (при его плохой подгонке).
Вероятность развития пролежня в первую очередь зависит от двух факторов: качества ухода и тяжести заболевания. В некоторых случаях появления пролежней достаточно трудно избежать и для их профилактики приходится применять целый арсенал специальных средств: противопролежневые матрасы, специальные впитывающие пеленки, круги, подкладываемые под определенные участки тела и т. д.

Причины пролежня
Основной причиной возникновения патологии является сдавление тканей между костью и находящейся снаружи твердой поверхностью. Мягкие ткани сдавливаются между костью и кроватью или костью и инвалидным креслом, что приводит к нарушению кровообращения в мелких сосудах. К клеткам сдавленной области перестает поступать кислород и питательные вещества, в результате участок ткани мертвеет и погибает.
Дополнительными причинами повреждения кожи в типичных местах образования пролежней становятся трение и скольжение. Трение о простыни или одежду возникает, когда пациент самостоятельно меняет позу, либо его переворачивают или пересаживают члены семьи или мед. работники. Скольжению способствует слишком высокий подъем головного конца кровати, при котором пациент соскальзывает вниз, а также попытка удержаться в сидячем или полусидячем положении без должной опоры.
В группу риска возникновения пролежней относятся все люди с ограниченной подвижностью, которая может возникнуть вследствие оперативных вмешательств, параличей, комы, седации, слабости и общего плохого самочувствия, а также заболеваний или травм при которых необходим постельный режим или использование инвалидного кресла. Вероятность развития заболевания увеличивается у курильщиков и людей пожилого возраста, при плохом питании и недостатке жидкости. К числу других факторов, повышающих риск возникновения пролежней, относятся:
- Ухудшение чувствительности вследствие неврологических заболеваний, повреждений спинного мозга и т. д. При таких состояниях пациенты не ощущают боли и дискомфорта, свидетельствующих о сдавлении мягких тканей. Пролежни у пациентов с параличами склонны к затяжному, упорному течению и могут возникать даже в нетипичных местах (например, вследствие давления края обуви).
- Потеря веса и мышечная атрофия. Мышцы и жировая ткань являются естественными прослойками между костными выступами и кожей. При их уменьшении кожа при давлении подвергается увеличенным нагрузкам. Поэтому пролежни часто образуются у истощенных больных.
- Слишком влажная или слишком сухая кожа . Кожа становится сухой при повышении температуры, а влажной – при усиленном потоотделении, которое может быть обусловлено как болезнью, так и чрезмерным перегревом больного (слишком теплое одеяло, слишком высокая температура в помещении).
- Недержание мочи или кала. У пациентов, не контролирующих свой мочевой пузырь, кожа часто бывает влажной, что делает ее более уязвимой к образованию пролежней. А бактерии, присутствующие в каловых массах, могут способствовать инфицированию пролежней и становиться причиной развития тяжелых местных осложнений.
- Заболевания, вызывающие нарушения кровообращения (сахарный диабет , облитерирующий эндартериит , острая окклюзия сосудов, облитерирующий атеросклероз).
- Мышечные спазмы. При непроизвольных движениях кожа постоянно страдает от трения о простыни, одежду и другие поверхности.
- Нарушения сознания. Пациенты не могут адекватно оценивать свое состояние и воздерживаться от действий, провоцирующих образование пролежней или выполнять действия, препятствующие их появлению.
Классификация
Лечение пролежня
Лечение всех поражений, даже небольших и поверхностных, должно проводиться с участием врача. Самолечение недопустимо, поскольку при таком подходе возможно дальнейшее прогрессирование пролежня и развитие тяжелых осложнений. К числу основных принципов лечения пролежней относится вВосстановление кровотока в поврежденной области, мероприятия, способствующие отторжению некротических масс и заживлению раны.
Для восстановления кровотока в области пролежня принимают специальные меры профилактики, о которых будет рассказано ниже. Для стимуляции отторжения некротических масс используют специальные лекарственные препараты (клостридиопептидаза + хлорамфеникол). При необходимости в ходе первичной обработки участки некроза удаляют с помощью специальных инструментов.
После того, как рана будет полностью очищена от некротических тканей, проводят перевязки с альгинатами (специальный порошок или салфетки для заполнения ран), накладывают гидроколлоидные повязки и повязки с ранозаживляющими препаратами. При осложнении пролежня бактериальной инфекцией применяют местные антисептические и антибактериальные средства. Пожилым пациентам и больным с тяжелыми пролежнями проводят антибиотикотерапию. Если после пролежня образовался обширный дефект, может потребоваться кожная пластика .
Прогноз и профилактика
Прогноз определяется тяжестью пролежня и характером основной патологии. Профилактика включает следующие мероприятия:
- Ежедневная проверка кожи является обязательной процедурой, которая должна проводиться при уходе за всеми тяжелыми больными и инвалидами. Необходимо обращать особое внимание на области костных выступов и зоны риска развития пролежней.
- Для профилактики пролежней следует каждые 2-3 часа менять положение больного в постели, использовать специальные приспособления (надувные круги и т. д.) и противопролежневые матрасы. Все перемещения пациента должны проводиться с максимальной осторожностью, так, чтобы не допустить трения или растяжения кожи.
- Нужно использовать мягкое постельное белье и одежду из натуральных материалов. Желательно, чтобы на одежде не было пуговиц, застежек и других элементов, способных создать очаг повышенного давления на кожу.
- Необходимо поддерживать в помещении комфортную температуру – не слишком низкую, чтобы больной не простудился, и не слишком высокую, чтобы избежать излишнего потоотделения и образования опрелостей, которые в последующем могут превратиться в пролежни.
- Постельное белье должно своевременно меняться, быть сухим и чистым. При необходимости следует использовать специальные гигиенические средства (впитывающие пеленки, памперсы, прокладки и т. д.).
Кожа лежачих больных становится тонкой и очень уязвимой к повреждениям, поэтому уход за ней должен быть бережным, деликатным. Нежелательно использовать сильнопахнущие и спиртосодержащие косметические средства, которые могут вызвать аллергию и раздражение кожи. Предпочтительно применять специальные щадящие гигиенические средства. Нужно следить за тем, чтобы кожа пациента всегда оставалась сухой и чистой: протирать его мягким полотенцем при повышенном потоотделении, максимально быстро удалять с кожи естественные выделения (кал, мочу), проводить гигиену интимных зон после каждой дефекации и мочеиспускания.
Смену постельного белья необходимо выполнять с использованием специальных приемов, переворачивая больного и перекатывая его на чистые простыни, но ни в коем случае не выдергивая из-под него белье. Следует также стимулировать пациента к движению и следить за тем, чтобы его питание было умеренным, сбалансированным, богатым минеральными веществами и витаминами, но относительно некалорийным, поскольку из-за малой подвижности количество необходимых калорий в таких случаях уменьшается.
Как бы тщательно ни ухаживали за лежачими и сидячими больными, все-таки иногда не обойтись без пролежней. Классификация некроза мягких тканей и кожи, представленная ниже, поможет тем, кто ухаживает за больными, определить степень поражения и найти пути решения проблемы. Для того чтобы все было понятно, узнаем сначала, что такое пролежни.
Терминология
Пролежни - это процесс, который приводит к не только кожного покрова, но и, в случае прогрессирующей стадии поражения, глубокозалегающих тканей. Пролежнями называют и незначительное нарушение кожи, от которого можно избавиться при помощи правильного ухода. Глубокие язвы на теле тоже следует отнести к некрозу.
Развивается омертвление вследствие постоянного длительного давления на участок тела. Ткани словно защемлены между выступами костей и твердой поверхностью. Обычно в этих местах полностью отсутствует подкожно-жировой слой. Ничто не смягчает давление на ткани. Происходит нарушение кровообращения, иннервации.
Если человек долгое время лежит на спине, то раны образуются на седалищных буграх, крестце, затылке, лопатках, локтях и пятках.
Ежели на боку, то страдают бедра колени, лодыжки.
Долгое лежание на животе приводит к образованию пролежней на скулах и лобке.
Наиболее подвержены к появлению пролежней люди:
- с лишним весом;
- истощенные;
- употребляющие мало воды и пищи;
- с сахарным диабетом и заболеваниями сердца;
- получившие травму головы и спинного мозга;
- с недержанием мочи и кала.
Провоцируют появление некроза швы, складки, наличие крошек и мелких предметов на постели. Не следует исключать и аллергию. Средства по уходу за кожей могут ее вызвать.
Причины появления некроза
Прежде чем перейдем к разговору о классификации пролежней, более подробно узнаем о причинах, их вызывающих:
- Сдавливание тканей. Каждая клетка организма живет благодаря кислороду и питательным веществам. Они поступают к ней вместе с кровью по капиллярам. По лимфатическим и кровеносным сосудам происходит выведение из клеток продуктов их жизнедеятельности. Если человек долгое время находится в одном положении, костная ткань соприкасается с твердой поверхностью, капилляры и нервы пережимаются. Питательные вещества и кислород в клетки не поступают, а переработанные вещества из них не выводятся. Они накапливаются и негативно влияют на здоровые клетки, что приводит к их гибели. Если вовремя не оказать помощь больному, процесс становится необратимым.
- Сдвиг тканей. В стационаре для больных создаются все условия. Существуют специальные кровати, при помощи которых верхняя часть туловища приподнимается. Это снимает нагрузку с шейного отдела позвоночника. Но дабы не допустить появление пролежней, необходимо следить за ногами пациента. Они должны иметь опору. В противном случае тело начнет сползать. Ткани, которые лежат глубоко, сдвинутся относительно неподвижной кожи. Происходит перегиб сосудов, образуются тромбы, которые могут разорваться. Пережатие нервных окончаний провоцирует снижение чувствительности в местах некроза. Поэтому трудно диагностировать начало развития осложнения.
- Трение. Грубая одежда, складки на постели и прочее могут вызвать процесс трения. Защитный кожный слой стирается, что вызывает повреждение кожных покровов. Такие повреждения могут появиться и в том случае, если неправильно происходит смена постельного белья. Нельзя вытягивать простыни из-под неподвижного человека.
- Влажность кожи. Постоянное намокание вызывает такой процесс, как мацерация. Он провоцирует разрыв связи между поверхностными клетками, а затем лежащими глубже.
Сильная влажность тела увеличивает трение кожи о поверхность. Это, в свою очередь, приводит к появлению микротравм. Кожа начинает истончаться и слущиваться.
Для того чтобы понять, какие критерии лежат в определении классификации пролежней, важно разобраться в причинах появления этого осложнения и особенностях развития. Вот поэтому мы и вели разговор о факторах, вызывающих некроз.
Степень тяжести
Выделяют четыре стадии развития некроза и еще две дополнительные категории. Если нет должного лечения, то первая стадия быстро превращается в последнюю. Итак, классификация пролежней по степени тяжести выглядит следующим образом:
- Первая стадия. На поверхности кожи появляется устойчивое покраснение. Оно не пропадает даже после исключения давления. Пораженные кожные покровы отличаются от здоровых по цвету. Может появиться припухлость.
- Вторая стадия. Некроз затрагивает не только эпидермис, но и дерму. На коже появляется открытая рана. Ее дно розоватое или красное. Могут появиться струпья или фиброзный налет.
- Третья стадия. Повреждены все слои кожи. Видны некротические изменения ткани. Могут образоваться карманы с гноем и свищевыми ходами.
- Четвертая стадия - затронуты глубокие слои ткани: мышечная, костная, сухожилья. Поверхность пролежня покрыта некротической тканью черного цвета. Кровоснабжение нарушено, глубокие свищевые ходы заполнены гноем. Возможно появление интоксикации и сепсиса. Поражение костей может вызвать остеомиелит.

Классификация пролежней по степени тяжести включает еще две дополнительные категории:
- Первая. Некроз тканей, распространяющийся глубоко. Дно раны покрывается налетом от светло-желтого цвета до черного. По краям раны могут появиться струпья. Степень повреждения невозможно определить, пока не будут удалены некротические образования и налет.
- Вторая. Очаг пораженных тканей локализован. Он имеет четкие границы. Может появиться гематома. Цвет пролежня - темно-бордовый. Он сильно разнится со здоровой кожей.
Как помочь больному
Переходим к тому, как проходит лечение пролежней. Классификация заболевания, вернее, знание об этом, очень пригодится. Сначала узнаем об основных принципах избавления от недуга, их три:
- восстановление нормального кровообращения;
- очищение поврежденного участка от раневого экссудата, гноя, омертвевших клеток;
- мероприятия, направленные на скорейшее заживление раны.

Вот как следует проводить лечение:
- Первая стадия. Пораженные участки кожи несколько раз в день протираются камфорным спиртом. Можно приготовить смесь водки и детского мыла (в равных частях). Рекомендуется использовать или резиновый круг. Пациента следует переворачивать каждые три часа. Места покраснений следует растирать, а затем смазывать препаратами, содержащими оксид цинка (мазь "Циндол", крем "Меналинд"). Не кладите больного на ту сторону, где находится смазанная область. После мытья можно использовать присыпку. Это предотвратит появление опрелостей.
- Вторая стадия. Раны обрабатываются 3 % раствором перекиси водорода, 1 % раствором хлоргексидина. Сразу после обработки рану не следует закрывать повязкой. Пусть она подсохнет и проветрится. Если есть возможность, поврежденное место можно в течение десяти минут обрабатывать лучами кварцевой лампы. Данная процедура предотвратит инфицирование и подсушит края раны.
Для восстановления кожного покрова используются заживляющие средства: мазь "Аргосульфан", спрей "Пантенол" и другие. После этого рана закрывается марлевой салфеткой. Обработка таким способом проводится два раза в сутки.
Более сложные случаи
Продолжаем говорить о лечении некроза в зависимости от классификации пролежней:
- Стадия третья. Рана очищается при помощи 3 % перекиси водорода. Обрабатываются пролежни прямо из флакона, поверхность раны руками или салфеткой трогать нельзя. После этого используются средства биологической очистки повреждения. Накладывается защитная повязка, пропитанная "Мультифермом", средством "Пам-Т", раствором или гелем "Куриозин" и другими, сверху кладется стерильная салфетка и закрепляется пластырем. Такая процедура проводится один раз в день.
- Стадия четвертая. В этом случае потребуется только хирургическое вмешательство. Сначала проводится удаление всех омертвевших тканей, а затем используются мероприятия для заживления раны.
Как видите, от классификации пролежней зависит способ решения проблемы. Лечение некроза - долгая и кропотливая работа, требующая терпения.

Деление по преобладающему фактору
Переходим к следующему виду классификации пролежней - экзогенные и эндогенные. Поговорим о них более подробно.
Характеризуется длительным сильным и постоянным давлением на мягкие ткани. Организм человека во время болезни ослаблен. А это одна из причин, которая создает условия для обширного, а главное, быстрого поражения кожи. Классификация пролежней экзогенного типа следующая:
- Наружные - происходит сдавливание мягких тканей между костью и другим предметом (шина, гипс, матрас).
- Внутренние - появляются во внутренних органах, сосудах. Причиной, вызывающей их, является постоянное и длительное давление катетеров, дренажных трубок, тампонов.
Появление эндогенных пролежней провоцирует ослабление организма, нарушение жизненных функций. Появившиеся раны могут быть смешанными и нейротрофическими:
- Смешанные. Встречаются у истощенных людей, больных сахарным диабетом и проводящих большую часть жизни в постели.
- Нейротрофические. Появляются при повреждении крупных нервных стволов, кровоизлияниях в спинной мозг и его повреждениях.
Деление по размеру
Мы рассмотрели классификацию пролежней по степени поражения, по преобладающему фактору. Немного поговорим и о такой характеристике, как размер некроза.
Недуг разделяют на четыре вида:
- поражение диаметром до пяти сантиметров считается небольшим;
- если диаметр раны находится в пределах от пяти до десяти сантиметров, это пролежень средних размеров;
- от десяти сантиметров до пятнадцати - некроз больших размеров;
- пролежень более пятнадцати сантиметров называют гигантским.
Отдельно стоит рассмотреть свищевую форму поражения. В мягких тканях появляется большая полость, которая соединяется с наружной средой при помощи небольшого отверстия на коже. Полоть иногда находится на большом расстоянии от раны. Но все равно все выделения проходят через свищ, который часто бывает изогнутым, извилистым. Свищевая форма пролежня нередко сопровождается остеомиелитом подлежащей кости.
Факторы риска
Классификация пролежней осуществляется и по этому фактору.
Основным этапом профилактики пролежней является выявление больных, относящихся к группе повышенного риска. Факторы риска делятся на обратимые и необратимые, а также внутренние и внешние.

Согласно этим параметрам, виды пролежней классифицируются следующим образом:
- Внутренние обратимые факторы риска. Ограниченная неподвижность, истощенность, плохое питание, употребление недостаточного количества аскорбиновой кислоты, анемия. Также к ним следует отнести недержание кала и мочи, расстройства нервной системы, гипотензию, обезвоживание. Спутанное сознание, кома, истонченная кожа, беспокойство - продолжение этого списка.
- Следующая группа в классификации пролежней по факторам риска - внешние обратимые факторы. К ним относятся ненадлежащий гигиенический уход, складки на одежде и постельном белье, средства фиксации больного и поручни кровати. Также к этой группе следует отнести травмы позвоночника, брюшной полости, костей таза, повреждение спинного мозга, неправильную технику перемещения больного, использование глюкокортикоидных гормонов и цитостатических лекарств. Обширное хирургическое вмешательство длительностью больше двух часов тоже следует отнести к этой группе.
Для определения степени риска появления пролежней используются разнообразные шкалы. Одна из них - это шкала J. Waterlow. Оценку степени риска у лежачих больных проводят ежедневно. При появлении высокого риска, немедленно назначаются противопролежневые мероприятия.
Все баллы суммируются, по итоговым результатам определяется степень риска:
- от одного до девяти баллов - нет риска;
- десять-четырнадцать - есть риск;
- пятнадцать-девятнадцать - высокая степень риска;
- больше двадцати - очень высокая степень риска.
Профилактика некроза
С определением пролежней, классификацией их вы уже познакомились. Конечно, лучше, если с данной проблемой вам не придется встречаться.

Дабы избежать ее, соблюдайте эти правила:
- Каждый день проверяйте состояние кожных покровов больного. Особое внимание уделяйте той области, где выступы костей соприкасаются с поверхностью.
- По возможности, каждые три часа меняйте положение лежачего.
- Используйте специальные средства: круги надувные, матрасы.
- Постельное белье должно быть мягким. Одежда не должна содержать грубых и синтетических волокон. Никаких застежек и пуговиц на ней.
- Обязательно контролируйте температуру воздуха в помещении, где находится пациент. Она должна быть комфортной, чтобы больной не замерз и не перегрелся. Потливость вызывает опрелости, которые ведут к пролежням.
- Ухаживайте за кожей больного аккуратно. У лежачего человека она становится тоньше и суше. Не используйте кремы и лосьоны, содержащие спирт.
- Используйте памперсы, одноразовые пеленки, прокладки, если пациент страдает от недержания мочи или кала. После каждого акта дефекации или мочеиспускания гигиенические средства меняйте. Интимные места хорошо промывайте и просушивайте.
- Постельное белье меняйте осторожно. Не дергайте его из-под больного. Все манипуляции совершайте аккуратно.
- По возможности, заставляйте больного хоть немного двигаться. Если это возможно.
- Следите за питанием. Оно должно быть качественным, сбалансированным и низкокалорийным.

Заключение
Разобрались немного в классификации пролежней, причинах, вызывающих их. Узнали, как помочь человеку и как предотвратить появление этой проблемы.
Лучше, конечно, избежать возникновения недуга, но если не удалось, то не затягивайте начало лечения. Осложнения пролежней могут сильно усугубить и так тяжелое положение пациентов. Прогноз может быть неутешительным, а исход - летальным. К осложнениям, которые вызывает некроз, следует отнести:
- кровотечение эрозивное;
- остеомиелит подлежащей кости;
- флегмону;
- гнойный артрит;
- сепсис и другие.
Постарайтесь не довести до такого состояния своих родных. Окажите им своевременную помощь.




